痛みを生じる石といえば?
あなたは、突然身体のどこかしらに痛みが生じて救急外来を受診したり、救急車を要請したことはありますか?
急激な痛みを訴えて来院する患者さんのうち、「石」という診断がつくときには、ほぼ尿管結石か胆石のどちらかです。
尿管結石は背中と腰、胆石は上腹部の激痛を生じます。
本人は冷や汗ダラダラで痛くてどうにかなってしまいそうなくらいの痛みなのですが、病院では診断がついた途端に「石だって~」と軽い扱いを受けて患者さんがショックを受けてしまうことも少なくありません。
今回は、急性疼痛の中でも胆石についてお伝えすることにしましょう。
胆石には、発生する場所によって3つの種類があります。
<胆石の種類>
【1】肝内胆管:肝臓の中にあるもの
【2】胆嚢結石:胆嚢の中にあるもの
【3】総胆管結石:総胆管の中にあるもの
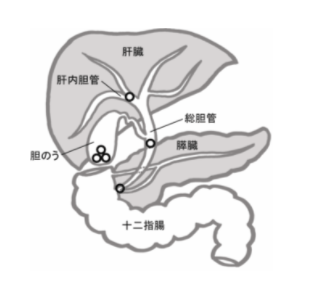
日本赤十字医療センター 消化器内科の特色 肝胆管疾患より
このうち【1】肝内胆管は比較的稀で、夜間に救急外来へ飛び込んでくるのは主に【2】胆嚢結石か【3】総胆管結石です。
これらは、胆汁の流れを遮ることによって炎症と痛み、ときには高熱を引き起こします。
持っているだけなら、痛くない!?
スイーツ、お肉、こってしりた食事・・・。
ドキッとした方もいるのでは?
私もその一人です。
日本人の胆石の成分はコレステロール結石の頻度が高いと言われていることから、胆石症は生活習慣病の1つと言ってもよい病気です。
胆石発作は脂肪分の高い食事を摂ったあとに起こりやすく、夕飯においしいものを食べて夜中に発症、夜間救急に飛び込むというパターンが多いですね。
胆石は体質にもよりますが高脂肪食を好む人に多く発生するので、私は経験上、メタボの患者さんが多い印象をもっています。
海外では、コレステロール結石のできやすい人の特徴として頭文字をとった「5F」が知られています。
私も上の2つ、いや3つがあてはまりそうです・・・(*´Д`)
日本消化器学会 患者さんと家族のための胆石症ガイドブックより

これらの特徴があるからといって、全ての人が激痛を伴う胆石発作を起こすとはかぎりません。
実は私も、胆石をもっています。
正確に言うと、CT上で胆石があると指摘されています。
お肉はたくさん食べているとは思っていませんが、甘いものとパスタならカルボナーラといった具合に、こってりしたものは大好きなので「5F」に心当たりはバッチリ。
胆石があってもおかしくありませんね。
けれども、私は一度も胆石発作を起こしたことがありません。
このCTも持病の呼吸器疾患が急性増悪したときに撮影した胸のCTにたまたま写っていてわかったもので、胆石発作を思わせるような激しい腹痛を起こしたことはないんですね。
40代を目前に控え、最近は少しずつ食べるものにも注意するようにはなってきたので、少しばかり脂っこいものを食べたとしても胆石発作を起こすほどの摂取量ではないということだと思います。
このように、自覚していなくてもいわゆる「石持ち」の人は大勢いるのです。
裏返すと、石は持っているだけなら痛くないということです。
繰り返す胆石発作は、手術適応?
胆嚢結石によって胆汁の流れがよどんでしまうと、そこで細菌が繁殖して炎症を起こします。
また、総胆管結石が総胆管を流れていく途中で詰まってしまうと胆汁の流れをせき止めてしまうため、閉塞部位より上流が腫れて痛みを起こします。
逆に、石があっても軽度だったり小さい場合には、胆汁の流れを遮ったり詰まらせてしまうこともないのです。
私の場合20代のときのCTでは指摘されませんでしたから、恐らく30代に入ってからできたものと思われますが、今まで記憶に残るほどの腹痛や胃痛を起こしたことはありません。
胆石は、体質以上に嗜好品や食事が大きく影響する生活習慣病の1つです。
この先の人生において、極端に食の好みが変わらない限り胆石のできる可能性はあります。
ああ怖い・・・。
今の私のように、石があっても症状のない人なら積極的治療は必要ありません。
しかし、中には何度も胆嚢炎を繰り返してしまう人もいます。
また、たった1回の胆石発作でも完全に胆汁の流れをせき止めてしまうと、重症化してしまうことがあります。
その場合には、緊急入院をして石を取り除く処置が必要になります。
処置は内視鏡的逆行性胆管膵管造影法(ERCP)・内視鏡的乳頭括約筋切開術(EST)を行うことになります。
また、これらの処置に対応できない医療機関の場合、外科医による緊急手術となることもあります。
たかが石と思っていても、それは悪さをしていないときのこと。
一旦詰まらせてしまうと、命に関わる急性増悪の結果をたどることもあるのです。
内服で様子をみるか、手術をするか?
胆石は、炎症や症状が軽度なら外来通院で抗生剤を投与して対応することも可能です。
しかし、この先ずっと胆石発作を起こすかもしれないとビクビクしながら過ごすことになります。
また、現役世代の社会人ですと、大事なテストや仕事のときに発作を起こして入院となって困ることがあるかもしれません。
繰り返し胆石発作を起こしている人や今後の生活を考えると、炎症がなくて落ち着いている時に手術を受ける人もいます。
手術を受けて胆嚢を摘出してしまえば、発作に怯えることがありません。
(私も1度でも発作を起こしたら考えますが、とりあえずまだ「持っている」だけなので今のところ手術は検討していません。)
この、「外来通院でごまかすか、手術して根本治療を行うか」は、虫垂炎と同じ考え方です。
<生命保険と健康状態の関係「虫垂炎」>でも詳しくお伝えしていますが、外来通院で乗り切れればそれでいいと思いますよね?
でも、実はそうばかりでもないのです。
軽度の炎症を起こした時に外来通院をして乗り切っていると、仮に医療保険に加入していてもほとんどのケースで給付金を受け取ることはできません。
なぜなら、給付金は入院給付金や手術給付金という入院を経ないともらえないものばかりだからです。
(「中耳炎」までカバーする生命保険は少ないでお伝えしたように、一部外来手術でも対象となるものもあります)
最近は外来通院もカバーする医療保険も販売されていますが、これは“入院後”の外来通院を指すことがほとんど。
つまり、入院して手術を受ければ入院給付金と手術給付金、通院給付金を受け取ることができて場合によっては高額療養費や傷病手当金も対象になるのに、外来通院ではそれらの恩恵を受けることができないのです。
外来通院で乗り切るか、手術を受けるか。
なかなか難しい選択ではありますが、おいしいものを食べながら
(夜中に胆石発作を起こしたらどうしよう・・・)
なんてビクビクしていたら、どんなにおいしいものでもまずくなってしまいそうです。
また、身体は炎症を繰り返すたびに修復過程において周囲の組織がくっついてしまう「癒着」を起こします。
癒着がひどくなると、いざ手術によって胆嚢をとって根本治療をしようと踏み切ったときに、技術的に手術の難易度が高くなってしまいます。
そうすると手術におけるリスクも高くなりますし、キズが小さくて済むと言われる腹腔鏡手術も適応にならず、従来通りの開腹手術になってしまうことがあります。
「石持ち」の私が言っても説得力はありませんが、石を作らないためには、高脂肪食を控えて肥満を予防し、コレステロール結石を作らないように予防するしかありません。
だって、他の「5F」条件に挙げられている女性であることも年を経ることも防げませんから。
予防していても、それでも胆石症になってしまったら?
そのときは、お金のことではなく身体を第一に考え、外来で乗り切るべきかそれとも根本手術を受けるか治療方針を決めて欲しいと思います。
そのときの判断材料の1つとして、生命保険の手術給付金・入院給付金を受け取れるかどうかも考えてみてくださいね。